尿膜管遺残症とは
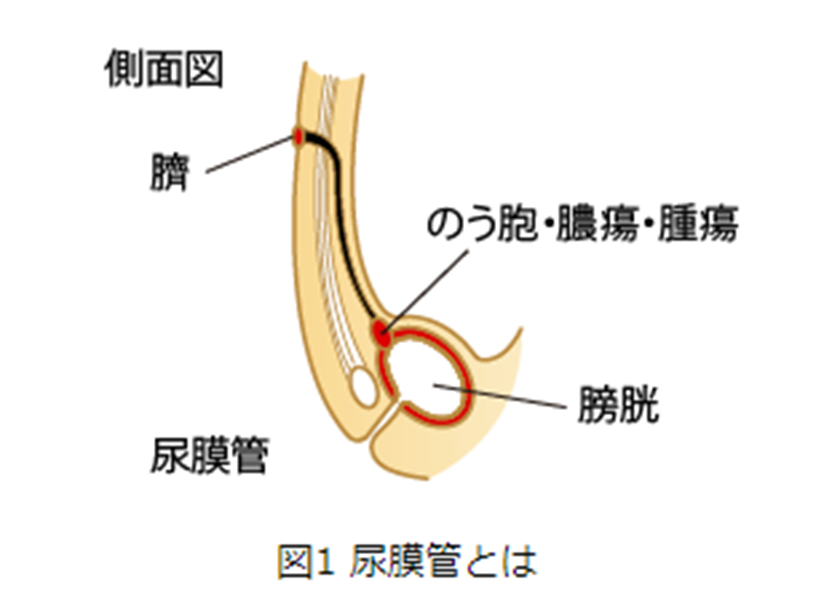
尿膜管は通常胎生期に存在する臍と膀胱をつなぐ管ですが、成長とともに消退します。しかし、遺残尿膜管に膿瘍、のう胞、または悪性腫瘍が発生することがあります。(図1)
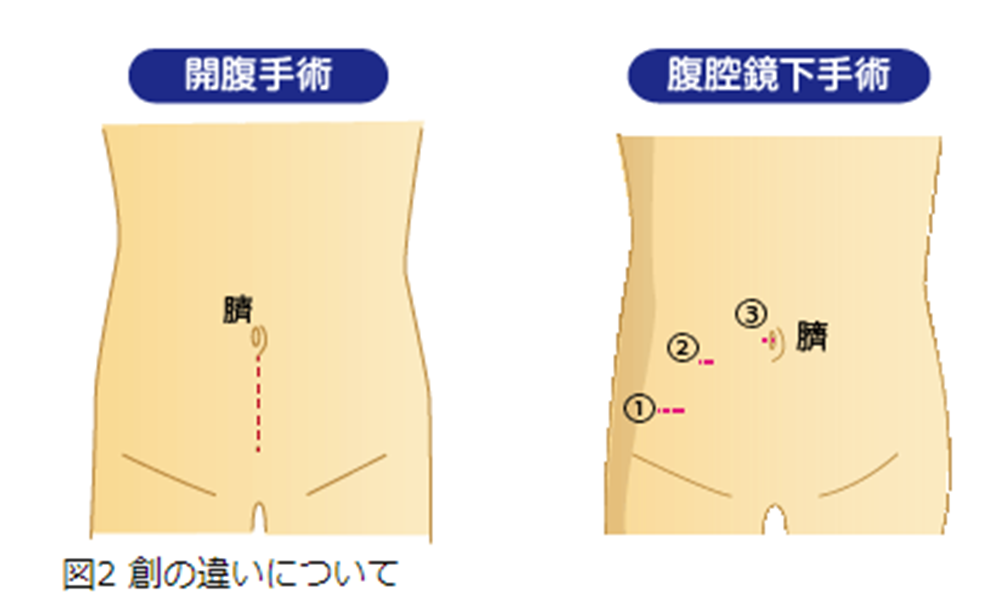
サイズが大きい場合、症状を伴う場合あるいは腫瘍を疑う場合などには根治治療として尿膜管摘出術が必要です。尿膜管摘出術は通常、臍から恥骨の上までの正中切開創で開腹し、臍から膀胱の頂部までの尿膜管を剥離、摘出します。(図2)
尿膜管疾患の患者さんは比較的年齢が若い患者さんが多く、しばしばその傷が精神的ストレスとなることがあります。こうした背景のもと、腹腔鏡下尿膜管摘出術が行われるようになりました。
腹腔鏡下尿膜管摘出術は、3~4箇所の小さな創のみで手術が可能であり、大きな創を残すことなく手術を行うことができます。
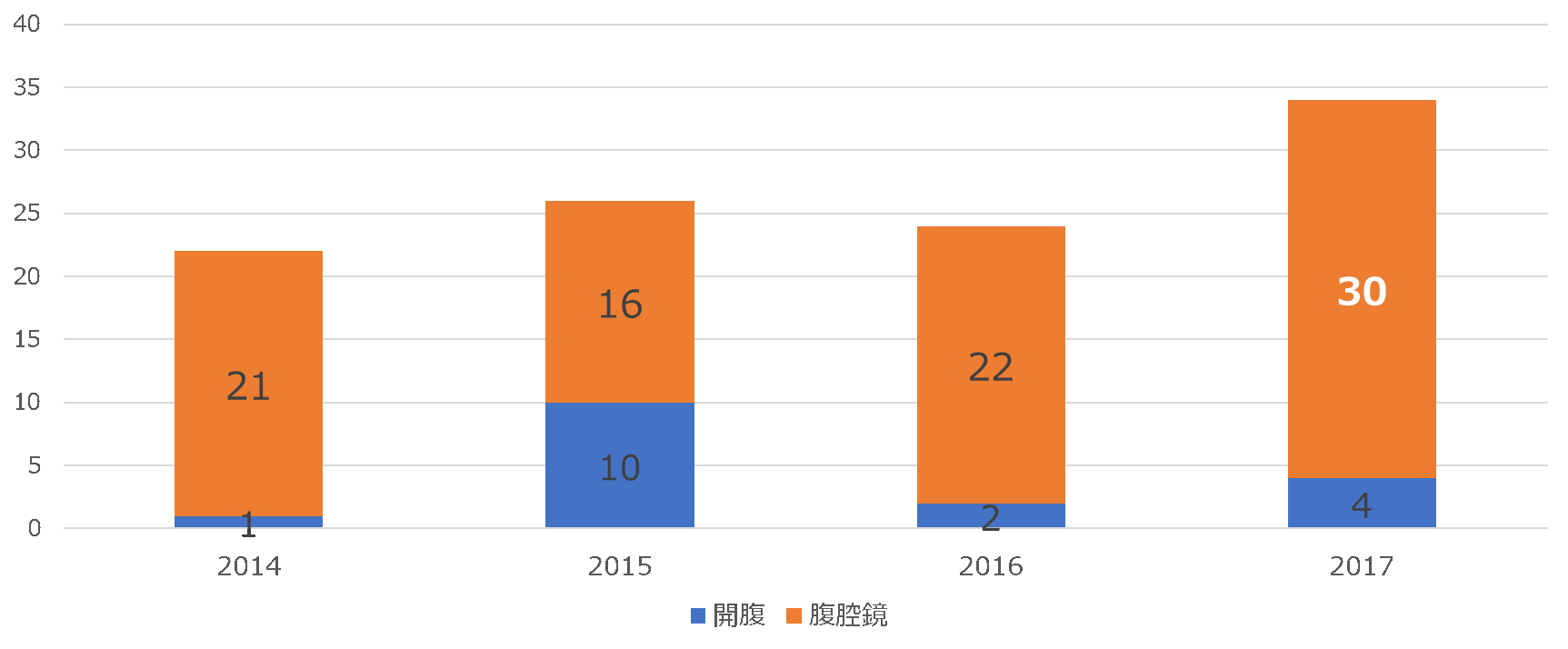
当院でも2015年3月から本術式を施行しております。
腹腔鏡下尿膜管摘出術
手術が必要と判断した尿膜管疾患(尿膜管のう胞、尿膜管膿瘍、尿膜管悪性腫瘍)の患者さんです。尿膜管膿瘍の患者さんでは、必ず手術を行う必要性はありませんが、炎症を繰り返す場合、また、においや違和感がある場合、今後の再発予防のために手術を行う場合があります。適応については、よく外来主治医とご相談ください。
尿膜管疾患に対して腹腔鏡下に手術を行います。
まず図2のごとく2~3箇所の小さい穴を腹壁にあけ、筒状の器具(トロカー)を挿入します。炭酸ガス(CO2)を注入し、おなかを膨らませて手術のスペースを作り、トロカーよりカメラ、鉗子等を挿入して手術を行います。尿膜管は膀胱の頂部と臍をつなぐ管です。
まず膀胱頂部で尿膜管を同定、離断しその剥離を臍へ向け進めます。臍の部分で切断し尿膜管を専用の袋に入れて摘出します。臍を合併切除する場合は臍と一緒に尿膜管を摘出します。膀胱が一部開放される場合は、腹腔鏡下に縫合閉鎖します。ドレーン、尿道カテーテルを留置し手術が終了となります。臍の再建、管理については原則、形成外科と平行して外来フォローさせていただきます。
精巣腫瘍の治療
病期1期:
腫瘍が精巣、精巣上体、精索に限局して、他に転移がみられないもの。多くの場合、追加治療を行わずに慎重に経過観察をします。
病期2期:
横隔膜以下の腹部大動脈周囲のリンパ節に転移があるもの。抗がん剤治療を3から4コース行います。1コース約3週間を要しますが、慈恵医大ではすべての期間入院していただくわけではなく、多くは1コースごと退院していただいています。セミノーマの場合には放射線治療が選択されることもあります。また、これらの治療後に手術によってリンパ節を摘除(郭清)することがあります。
病期3期:
横隔膜より上のリンパ節転移がある、もしくは肺や肝臓などの遠隔転移があるもの、または腫瘍マーカーが陰性にならないもの。十分な抗がん剤治療とリンパ節郭清などを組み合わせた集学的な治療が行われます。
治療成績
病期I期では、5年生存率は約100%と良好です。II期以上の進行がんでも近年治癒率は70から80%と上昇していて、「治るがん」の代表とも言われています。しかし、難治性精巣腫瘍の場合には自己末梢血幹細胞移植(PBSCT)を併用した超大量抗がん剤治療までおこなっても進行を止めることができないことがあり、残念ながらいまだに完全に制圧できているわけではありません。
②薬物療法
側臥位で手術を行います。
皮膚に開けた3~4ヶ所の穴からカメラと細長い手術器具を使用して、体外操作で腫瘍とともに副腎を一塊にして摘出する手術方法です。当院では50例以上の腹腔鏡下副腎腫瘍手術症例を経験しております。手術は全身麻酔と硬膜外麻酔を併用して行い、約3時間で終了します。
個々の患者さまにより違いはありますが、一般に手術後は以下のような経過をたどります。








